Implanty zębów – kwalifikacja, etapy leczenia i trwałość efektu
Implanty zębów odtwarzają brakujące korzenie i pozwalają osadzić korony, mosty lub protezy oparte na stałych filarach. Kwalifikacja obejmuje ocenę ogólnego stanu zdrowia, jakości kości i warunków w jamie ustnej, a samo leczenie przebiega etapowo. Trwałość efektu zależy głównie od planu protetycznego, higieny i kontroli obciążeń zgryzowych w czasie. Utrata zębów przestała oznaczać jedynie ruchome protezy. Rozwój implantologii zbliżył rozwiązania protetyczne do funkcji naturalnego uzębienia, a cyfrowe planowanie pozwala przewidywać wynik leczenia dużo precyzyjniej niż jeszcze dekadę temu. Jednocześnie decyzja o implantach to nie tylko technologia, ale przede wszystkim dobra kwalifikacja i zrozumienie ograniczeń anatomicznych oraz zdrowotnych. Poniższy przegląd porządkuje najważniejsze elementy procesu: kto zwykle kwalifikuje się do leczenia implantologicznego, jak wyglądają etapy, jakie materiały i konstrukcje protetyczne są stosowane oraz co realnie wpływa na trwałość rozwiązania w długim horyzoncie.
Kwalifikacja: od wywiadu do planu leczenia
Implanty nie są „gotowym produktem”, lecz częścią szerszego planu rehabilitacji narządu żucia. Kwalifikacja zaczyna się od wywiadu ogólnego i stomatologicznego: choroby przewlekłe, przyjmowane leki, przebyte zabiegi, nawyki (w tym palenie) oraz ocena higieny. Część czynników stanowi przeciwwskazania względne, które wymagają przygotowania lub modyfikacji planu (np. nieustabilizowana cukrzyca, aktywne choroby przyzębia), inne bywają przeciwwskazaniami bezwzględnymi do momentu ich opanowania. Badania obrazowe, przede wszystkim CBCT (tomografia wiązki stożkowej), dostarczają informacji o objętości i gęstości kości, położeniu struktur anatomicznych (zatoki szczękowe, kanał nerwu zębodołowego) i ewentualnej potrzebie augmentacji. Dokumentacja fotograficzna i skany wewnątrzustne wspierają plan protetyczny: ustala się docelowy kształt koron, przebieg linii uśmiechu oraz warunki okluzji. W ocenie ryzyka zwraca się uwagę na bruksizm, zgryz urazowy, niewystarczające miejsce pionowe lub poziome oraz aktywne stany zapalne. W razie potrzeby wdraża się leczenie przygotowawcze: higienizację, terapię periodontologiczną, stabilizację chorób ogólnych czy szynoterapię. Kluczowe jest, że „czy można wszczepić implant?” nie jest pytaniem zero-jedynkowym; często brzmi raczej: „co należy zrobić, aby warunki dla implantu były przewidywalne?”.
Etapy leczenia implantologicznego
Choć konkretne protokoły różnią się w zależności od sytuacji klinicznej, najczęściej leczenie obejmuje następujące kroki:
- Planowanie: analiza CBCT, projekt protetyczny, wybór liczby i położenia implantów oraz ewentualnej augmentacji kości lub tkanek miękkich.
- Zabieg implantacji: w znieczuleniu miejscowym wprowadza się implant do kości; w części przypadków wykonuje się zabiegi regeneracyjne (np. podniesienie dna zatoki, augmentację wyrostka).
- Okres osteointegracji: gojenie trwa zwykle od kilku tygodni do kilku miesięcy; w tym czasie tytanowa lub cyrkonowa śruba integruje się z kością.
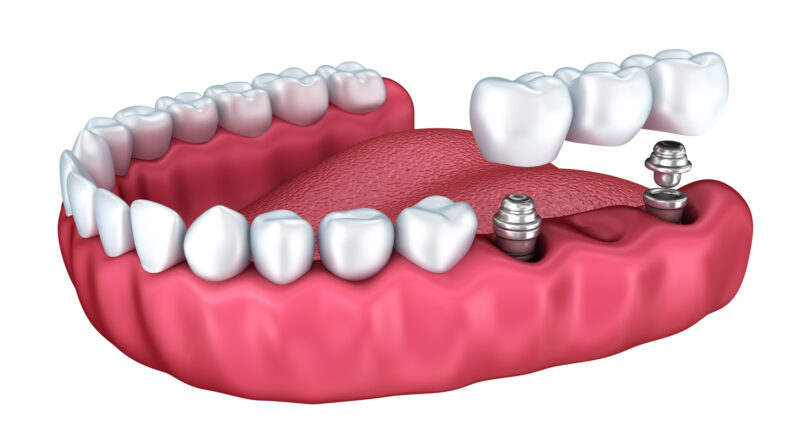
- Etap protetyczny: po odsłonięciu implantu mocuje się łącznik i wykonuje koronę, most lub inną pracę protetyczną, najczęściej w technologii CAD/CAM.
- Kontrole i serwis: regularne wizyty umożliwiają ocenę tkanek okołowszczepowych, higieny i stabilności śrub łączących.
Istnieją protokoły „natychmiastowe”, w których tymczasowa korona bywa osadzona krótko po zabiegu (bez kontaktu w zwarciu), oraz protokoły odroczone, preferowane przy słabszej jakości kości lub po rozległych augmentacjach. Różnice dotyczą też szczęki i żuchwy: kość żuchwy bywa gęstsza, co sprzyja stabilizacji pierwotnej, podczas gdy w szczęce częściej planuje się dłuższy okres gojenia lub zabiegi przy zatoce.
Materiały i rozwiązania protetyczne
Standardem pozostają implanty z tytanu, który sprzyja osteointegracji i jest dobrze tolerowany przez tkanki. Coraz częściej spotykane są również rozwiązania cyrkonowe, zwłaszcza z powodów estetycznych w strefie uśmiechu. Różnią się także powierzchnie implantów – ich obróbka ma znaczenie dla przebiegu gojenia, zwłaszcza w kontekście regeneracji kości. W części protetycznej stosuje się łączniki tytanowe lub cyrkonowe oraz korony pełnoceramiczne albo na podbudowie. Wybór mocowania – przykręcane czy cementowane – zależy od geometrii i dostępności do śruby oraz preferencji zespołu leczącego. Korony przykręcane ułatwiają serwis i kontrolę, natomiast rozwiązania cementowane bywają korzystne estetycznie w określonych sytuacjach. W przypadku większych braków planuje się mosty na kilku implantach lub protezy oparte na belce czy lokatorach, aby równomiernie rozłożyć siły. Alternatywą przy ograniczonej wysokości kości mogą być implanty krótkie; to jednak decyzja wymagająca zbalansowania korzyści i ryzyka w perspektywie długoterminowej. Cyfrowe planowanie z wykorzystaniem szablonów chirurgicznych może zwiększać przewidywalność pozycjonowania i kształtu wyłaniania korony. Dla pacjenta najważniejszy jest efekt funkcjonalny i estetyczny zgodny z planem protetycznym, a nie pojedynczy parametr techniczny.
Trwałość: co naprawdę ma znaczenie
Implant to nie „niezniszczalna śruba”, lecz element, który podlega obciążeniom, biofilmowi i zmianom tkanek. Trwałość rozwiązania zależy od czterech równoważnych filarów: stabilnej osteointegracji, zdrowia tkanek miękkich, właściwej biomechaniki zwarcia oraz codziennej higieny i kontroli profesjonalnej. Najczęstsze czynniki ryzyka obejmują palenie, nieleczoną chorobę przyzębia, bruksizm, nieprawidłowe kontakty okluzyjne, niewystarczającą higienę i nieregularne kontrole. Periimplantitis, czyli zapalne uszkodzenie tkanek okołowszczepowych z utratą kości, rozwija się zwykle pod wpływem biofilmu i przeciążeń. Wczesne wykrycie problemu zwiększa szanse na opanowanie stanu, dlatego znaczenie mają zarówno domowe nawyki higieniczne, jak i profesjonalna opieka periodontologiczna. Uzupełnienia na implantach są serwisowalne: śruby łączące można kontrolować i dokręcać, elementy protetyczne wymieniać, a tkanki miękkie – leczyć w razie potrzeby. W praktyce długowieczność układu rośnie, gdy praca protetyczna jest dobrze zbalansowana okluzyjnie i gdy pacjent dysponuje prostymi narzędziami pielęgnacji (szczoteczki międzyzębowe, irygator) oraz jasnym harmonogramem kontroli.
Organizacja leczenia i realia lokalne
W dużych ośrodkach dostępne są na co dzień CBCT, skanery wewnątrzustne i planowanie nawigowane, co skraca ścieżkę diagnostyczną i ułatwia komunikację planu. Z kolei w mniejszych miejscowościach część badań obrazowych wykonuje się w pracowniach zewnętrznych, a terminy konsultacji specjalistycznych bywają dłuższe. Niezależnie od lokalizacji warto rozumieć kolejność zdarzeń: od ustalenia planu protetycznego, przez ewentualne leczenie przygotowawcze, po etap chirurgiczny i protetyczny z okresami gojenia. Przydatne bywa zapoznanie się z opisami procedur przygotowanymi przez ośrodki z danego regionu. Dla osób z Małopolski pomocny może być przegląd informacji publikowanych pod hasłem implanty zębów Kraków , gdzie zwykle przedstawia się wskazania, badania diagnostyczne, możliwe ścieżki postępowania oraz różnice między odbudową pojedynczego zęba a większymi pracami. Warto mieć świadomość, że czas leczenia zależy od wyjściowych warunków kostnych i tkanek miękkich, a także od konieczności leczenia chorób współistniejących. Cenniki często podają zakresy, ponieważ na koszt składają się odrębne etapy i materiały protetyczne. Refundacja leczenia implantologicznego w Polsce jest ograniczona, dlatego pacjenci zwykle planują budżet łącznie z etapem protetycznym i kontrolami.
Najczęstsze pytania (FAQ)
Czy każdy może mieć implant zęba?
Nie. Przeciwwskazania obejmują m.in. aktywne choroby przyzębia, niekontrolowaną cukrzycę, niektóre terapie farmakologiczne wpływające na kość, stany zapalne w polu zabiegowym czy niewystarczającą higienę. Część z tych czynników można opanować, zanim rozważy się leczenie implantologiczne. Decyzję podejmuje lekarz po ocenie ogólnej i lokalnej.
Ile trwa leczenie implantologiczne?
Od kilku tygodni do kilku miesięcy, zależnie od jakości kości, zakresu odbudowy, ewentualnej augmentacji i przyjętego protokołu (natychmiastowy vs odroczony). Czas obejmuje także przygotowanie periodontologiczne, gojenie i etap protetyczny.
Czy zabieg jest bolesny?
Implantację wykonuje się w znieczuleniu miejscowym. Po zabiegu możliwy jest przejściowy dyskomfort, obrzęk lub zasinienie tkanek, które zwykle ustępują w ciągu kilku dni. Postępowanie pooperacyjne dostosowuje się do zakresu zabiegu.
Co w sytuacji, gdy jest za mało kości?
Rozważa się augmentację (regenerację) kości, podniesienie dna zatoki w szczęce lub użycie krótszych implantów – zależnie od warunków anatomicznych i obciążeń planowanej pracy. Dobór metody następuje po analizie CBCT i planie protetycznym.
Czy implanty są „na całe życie”?
Nie istnieje gwarancja dożywotnia. Implanty i prace na nich oparte mogą funkcjonować wiele lat, jeżeli utrzymana jest stabilna osteointegracja, dobra higiena, brak przewlekłych stanów zapalnych i kontrola obciążeń. Istotna jest gotowość do regularnych przeglądów i ewentualnego serwisu.
Czy implant przeszkadza w badaniach obrazowych lub na lotnisku?
Implanty tytanowe nie powinny uruchamiać bramek bezpieczeństwa. Badania radiologiczne i MRI wykonuje się z uwzględnieniem informacji o posiadaniu implantu; personel medyczny zawsze powinien zostać o nim poinformowany. Materiał ma charakter informacyjny i nie zastępuje konsultacji medycznej. Decyzje terapeutyczne wymagają indywidualnej oceny stanu zdrowia przez lekarza dentystę i mogą się różnić w zależności od sytuacji klinicznej.